是否可以另尋蹊徑?
格林及其同事推薦採用標有各種診斷信息及其對應概率的卡片。醫生可以使用這些表格,根據患者的症狀和檢查結果乘以對應的概率,從而對患有某種疾病的總體可能性進行估計。這個估計值超過某個特定的臨界值,就允許患者進入心臟重症監護室,否則,常規性病房監護就足矣。
在作出這個初步決定之後,繼續採用輔助手段提高醫生的診斷質量。儘管出錯的可能性依舊很高,但是把不需接受特殊治療的患者送進重症監護室的概率則大大降低。
當然,這可能與所採用的診斷工具確實發揮了作用有關。但是,作爲一名富有科學嚴謹精神的優秀學者,格林等人認爲,他們有必要對這個結論進行嚴格的檢驗。他們的做法是讓醫生在某幾周裏使用診斷工具,而後在其他幾周不使用診斷工具。顯然,如果說這些工具確實是改善診斷效果的源泉,我們就可以設想,在禁止使用診斷工具的幾周裏,醫生的診斷質量將急轉直下。
試驗結果令人意外。無論是否使用診斷工具,醫生的診斷質量均有所改善!這個意外的發現到底由於何種原因呢?是否是這些醫生已經記住卡片上的概率值,並在沒有卡片時繼續使用卡片上的信息呢?
這似乎不太可能,因爲卡片上標註的信息組合及變化五花八門,極難記憶。通過一個簡單的測試,研究人員揭示出另一個不爲人所關注的原因。實際上,通過以往的經歷,醫生們已經學會對正確線索進行適當的歸納。這就是說,在看到可用於診斷的正確條目時,醫生們的注意力就會從虛假信息轉移到真正有意義的要素上。他們開始尋找正確的“提示”!
簡單是關鍵
根據這個實驗,格林和大衛•梅爾在1997年設計了一個極其簡單易用的決策輔助工具,這套“是/否”問題顯然比最初建立的概率指標簡化了幾個數量級。該輔助工具的結構如圖19-4所示。
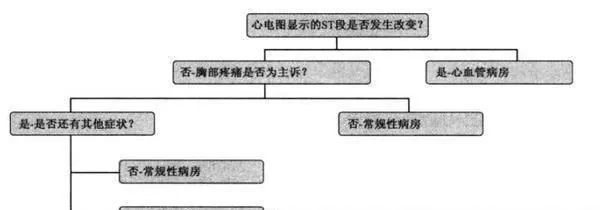
圖19-4 接收急性心肌梗死患者的決策工具
如果患者的心電圖出現異常(ST段出現變化),那麼,就允許他們直接進入重症監護室。否則,再考慮第二個提示:患者是否表現出足夠程度的胸部疼痛症狀?如果是,則允許患者進入重症監護室,以此類推。
這就讓決策的關鍵性因素一覽無遺地展現在醫生面前。這個方法在實踐中也極爲有效。圖中的座標軸代表這個問題的兩個主要維度:心臟病患者被正確診斷並送進重症監護室的比例(縱軸)以及非心臟病患者被診斷爲心臟病並送進重症監護室的比例(橫軸)。
圖中的45度角直線代表純概率事件。位於這條對角線上面的點表明診斷效果超過隨機決策,而對角線以下的點則表示診斷效果不如撞大運。
密歇根醫院的醫生在最初的表現甚至還不及撞大運(如上所述)。儘管複雜的概率模型可以產生多種多樣的組合,但我還是選擇最優化的組合,以確保心臟病患者被正確診斷的比例保持最高。因爲它顯著提高了醫生的個人診斷能力,最明顯的標誌就是提高了心臟病患者的確診率,並大幅減少了不必要進入重症監護室的概率。
但簡單的決策樹模型效果更佳。它不僅提高了更高的正確診斷率,也進一步減少了非必要的重症監護室入住率!因此,在這個問題上,簡便快捷的決策過程反而更有效。